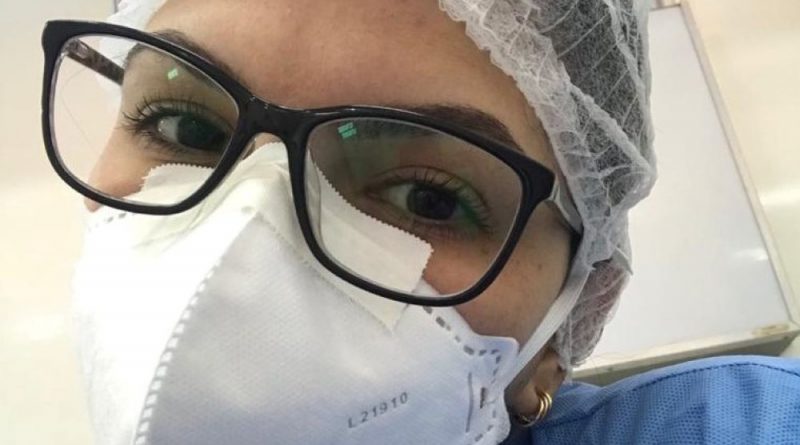
“Ter compaixão”
A médica Daniela Arbache Paulino atua no combate à Covid-19 e reflete sobre as experiências que a pandemia trouxe
Aline Arbache Paulino
Foto acima: Daniela na Santa Casa de Misericórdia de São Sebastião do Paraíso – MG, durante plantão de Covid-19 (Acervo pessoal)
A Covid-19, o distanciamento físico e as aglomerações trazem diferentes problemas complexos que se interligam, quando uma simples e rápida contaminação que ocorreu hoje resulta no sufoco de um paciente a esperar por vagas no hospital amanhã. Pela visão da medicina, essa luta diária deveria ocorrer por todos os lados: afinal, até que a vacina vença a doença, infectados ainda contaminarão familiares e amigos; pacientes internados ainda enfrentarão, além da Covid, a angústia da solidão; profissionais da saúde terão longas jornadas de trabalho com perseverança e se preocuparão não só com os pacientes, mas com a própria família, já que o medo, além dos hospitais, percorre dentro de suas casas.
Nascida e criada em Franca, a médica Daniela Arbache Paulino, de 27 anos, trabalha na linha de frente de combate à Covid-19 desde que a doença se alastrou no Brasil, há 15 meses. Formada em 2019 pelo Centro Universitário de Patos de Minas – UNIPAM, ela está se especializando em Clínica Médica e, por isso, cumpre o segundo ano de residência na Santa Casa de Franca, além de ser plantonista no Hospital São Joaquim – Unimed Franca e na Santa Casa de São Sebastião do Paraíso – MG. A entrevista foi concedida por chamada de vídeo, quando Daniela já cumpria plantões na Unimed Franca, mas ainda morava em São Sebastião do Paraíso, onde cursava o primeiro ano como residente.
E você deve estar se perguntando se, pelo sobrenome, Daniela é minha irmã. Sim. A ideia de entrevistar minha irmã mais velha surgiu assim que decidi abordar, numa entrevista, a pandemia sob olhares profissionais, já que nunca deixei de notar a rotina cada vez mais longa de Daniela. O Jornalismo sempre pregou que não é recomendável inserir, como fonte, numa reportagem, alguém que esteja tão próximo dos repórteres. Mas e quando uma pandemia força um distanciamento? Com ela morando em São Sebastião do Paraíso e eu em Franca, passamos a nos ver pouco, pois os familiares do grupo de risco fazem o cuidado entre nós ser ainda mais intenso.
Apesar dos frequentes assuntos sobre o novo coronavírus na família, as respostas da Dani foram surpreendentes para mim. Mesmo achando que a conhecia bem, tendo, por anos, dividido o mesmo quarto com ela, só agora pude perceber a habilidade dela de se reinventar e, especialmente na pandemia, não permanecer parada por um segundo sequer. Portanto, tinha um lado dela que não, eu não conhecia, o que aumentou a vontade de entrevistá-la.
Sobre atuar na linha de frente, é desesperador pensar nos desafios que Daniela se dispõe a enfrentar. O medo é por mim, por ela e pela nossa família inteira. Mas sei que o receio nada se compara à confiança no potencial da minha irmã. Sei o quanto ela sonhou, estudou e conquistou para cuidar das pessoas. Conheço o brilho no olhar dela toda vez que há uma brecha para falar de medicina, e admiro que, mesmo com tanto risco, ela saiba exatamente o que precisa fazer para se prevenir e prevenir os outros. Uma mistura de emoções que também influenciou na escolha da fonte: receio, admiração, irmandade.
No desenrolar das perguntas, continuei com a sensação de estar conversando com outra pessoa, como se não fosse alguém que conheço tanto. E, na verdade, é isso que temos em mente quando nos referimos à Covid-19: um vírus desconhecido e incerto, disperso em um futuro completamente novo, causando, ainda, tantos sintomas comuns em um mundo imensamente velho.
Daniela representa profissionais que enxergam esperanças de um futuro pós-pandemia, mesmo que vivam “na pele” todos os problemas e consequências trazidos pelo coronavírus. Plantonista em hospitais de cidades diferentes, a médica conta os cuidados que toma, sobretudo quando está próxima à família, em sua cidade natal, e compartilha, com muita sensibilidade, a conquista do diploma, após lições aprendidas nos diversos cenários que presenciou: vidas que carregam, cada uma, uma história surpreendente.
Sobre a sua trajetória de vida. Como você escolheu a medicina como profissão?
[Sorriso] Na verdade, eu não escolhi, acho que fui escolhida [risos]. Desde nova, desde os meus cinco anos, que eu me lembro, sempre quis fazer. Eu não entendia direito o que era fazer medicina ou o que era ser médica. Eu queria cuidar de alguém, queria ver alguém em sofrimento e aliviá-lo. Via o meu pai fazendo isso e queria fazer também [risadas]. Então, sempre me interessei: gostava de pegar os livros dele, achava interessante. Eu acho que fui escolhida, e não escolhi a profissão. Nunca me imaginei fazendo outra coisa que não fosse o que faço. E aí, à medida em que foi passando o tempo, fui entendendo melhor a separação entre as áreas da saúde, mas a medicina sempre foi com o que me encantei mais. Na medicina, o nosso cuidado é diferente. Não envolve só cuidar da pessoa, mas raciocinar em cima daquilo, pensar em doença, tentar estabilizar e pensar o possível para deixar aquela pessoa bem. Por isso, falo que fui escolhida. Pelo menos estou muito realizada, muito feliz e não me imagino fazendo outra coisa. Nunca me imaginei [risos].
Você teve motivações ou inspirações que considera valiosas durante essa jornada?
Tive. Nossa, muita! Eu falo que a gente se inspira. Eu, pelo menos, tive meu pai como inspiração para o início. Agora, ao longo da trajetória, o principal espelho que a gente tem são os nossos professores [ênfase] e os nossos pacientes, porque, se não tem paciente, não tem medicina. Se não existe a doença, não existe como curá-la. Se não existe sofrimento, você não alivia o sofrimento. Então, todos os professores, mas principalmente todos os pacientes, cada um que passa sempre te ensina alguma coisa. Sempre te leva a estudar mais e a querer saber mais para, no próximo, você estar melhor, para ser um cuidado melhor. E, muitas vezes, não tem um desfecho bom. Às vezes, a pessoa morre, às vezes tem uma complicação que a gente não espera, mas, além de aprender a lidar com o sofrimento, a gente aprende mais e mais para melhorar para o próximo, porque sempre tem um próximo. A única certeza que a gente tem na medicina é que vai ter um próximo paciente. Aquele que passa é único, porém não é o último.
Você falou dos pacientes que se vão e, com certeza, isso é um dos desafios. Então, quanto a essas frustrações ou desafios, como conseguiu lidar?
Então, durante a faculdade, a gente tinha uma matéria nos dois primeiros anos que se chama Habilidade de Comunicação, e tem também a parte de Psicologia, que são muito importantes, porque muita gente sabe lidar com a morte, por exemplo, só que muitas vezes você não sabe lidar com esse processo da morte, né? Não é só o final, mas tem todo o meio. Tem o paciente, tem a família, tem a equipe. Então, desde o início da faculdade, a gente é preparada para saber lidar tanto com o sofrimento do paciente quanto também com a família. Mas, sinceramente, isso aí na vida real, a gente, ou eu, pelo menos, comecei a aprender mesmo quando me formei. Quando a gente forma, se torna responsável por aquele paciente. Querendo ou não, a nossa frustração é a mesma frustração da família. Se para a família está ruim, para nós também está, porque a família perde um familiar e a gente perde um paciente, que é uma pessoa que tem toda uma história. É aquela frase: “o paciente não é só um paciente; ele é o amor da vida de alguém”. Então, independentemente da pessoa, pode ser moradora de rua, pode não ter familiar, mas em algum momento ela teve uma mãe, teve um pai, teve amigos, teve filhos, alguém ou algum animal que tivesse sentimento por ele. A pessoa nunca é sozinha. E eu acho que isso, para mim, é o mais complexo, porque vejo que não é todo mundo que tem esse tipo de sensibilidade. É a compaixão, você se colocar no lugar do outro. Não é ter dó da pessoa, porque dó, na minha opinião, é um sentimento triste. Não é dó, é compaixão. É você se colocar no lugar do outro e entender o sofrimento dele e de todas as pessoas que estão em volta dele. Mas é muito frustrante. Tem vários tipos de perdas que são frustrantes, e não só no sentido de frustração profissional, mas frustração pessoal, porque, quando você se coloca no lugar do outro, você se imagina naquela situação, imagina se fosse algum parente seu, imagina se fosse você. Então, é um tipo de frustração pessoal, além da frustração profissional de você não ter conseguido atingir o objetivo que é salvar. Depois que a gente forma, muda muito essa concepção de que a medicina é para salvar vidas. Nem sempre você salva. Muitas vezes, também é aquela frase famosa: “você tenta curar, mas, quando não consegue, tenta dar um conforto, aliviar o sofrimento, que também é uma forma de salvar a pessoa”.
Antes de entrar na faculdade, você sentia um medo de não conseguir lidar com as preocupações ou tinha alguma certeza de que conseguiria lidar com essas coisas?
Antes de entrar, com esse tipo de frustração… Não é medo, né? A gente sabe que vai chegar essa hora, só que a gente não sabe como vai reagir. Só que a faculdade prepara muito. Na verdade, não é só faculdade. Eu acho que é criação. Desde quando você é pequeno, saber lidar com vários tipos de frustrações. O que eu acho muito legal da medicina e de toda a área da saúde é que não existe julgamento. O seu julgamento pessoal, você não pode colocá-lo em questão de forma alguma. Muitas vezes, a frustração que a gente tem em outras áreas da nossa vida é porque a gente coloca nosso julgamento pessoal naquilo. Na área da saúde, é como se você tivesse que bloqueá-lo. Você tem que ser muito profissional. Então, isso ajuda um pouco a lidar com frustrações. Eu nunca tive nenhuma situação em que fiquei com medo. Não que eu tive medo. Eu já tive algum receio de parar e pensar: “como que vou dar uma notícia para alguém?”, “como que eu vou falar para um paciente grave que ele está grave e que tem risco de morrer?”, “como vou falar para um familiar que aquela pessoa nova, que tem 30 ou 20 e poucos anos, dali a algumas horas pode morrer?”. O meu receio é mais em pensar como que eu vou falar para a pessoa não sentir tanto do que com o fato em si, porque é igual eu falei: muitas vezes, a morte é um alívio, e não algo trágico.
Quais os seus principais objetivos ao exercer a medicina?
Objetivo… A cada dia a gente cria um objetivo novo. Eu não penso mais que essa profissão é para salvar vidas, não é isso. Mas é você estar ali, pronto para fazer o que você pode fazer de melhor, da melhor maneira possível para aquela pessoa. A pessoa, quando está doente, quando tem qualquer tipo de sofrimento, de dor, de… enfim, quando tem algo que a leve a procurar um atendimento, ela é muito vulnerável. O meu objetivo maior é sempre me superar no sentido de “como eu vou cuidar daquela pessoa?”, independentemente do que ela tenha. Seja algo só emocional, seja algo realmente físico, algo orgânico, o meu objetivo sempre é me superar. Eu aprender com o paciente para melhorar para o próximo, melhorar para o próximo… Quando eu errar, para aprender com o meu erro e melhorar, porque a gente erra, né? Todo mundo é sujeito a erro. Claro que algum erro médico é grave e todo médico tem que pagar por ele mesmo, mas o importante é você aprender com os seus erros. Então, o meu objetivo é esse: eu me superar cada dia mais para ser melhor cada vez mais.
Em um dia, quantas horas você cumpre no plantão?
O plantão é dividido, em padrão, entre 6, 10, 12, 24, 36 ou 48 horas. Aqui na residência (São Sebastião do Paraíso – MG), em que atuo também na linha de frente com o caso da Covid, geralmente a gente cumpre, durante uma semana, mais ou menos de 70 a 80 horas; a média é de 12 horas por dia, podendo chegar a 15. Em alguns períodos, dependendo da necessidade, um final de semana inteiro, por exemplo, é de 24, 32, 36 horas, mas não menos do que 12.
Sobre a Covid-19, em média, quantas pessoas com suspeita dessa doença são atendidas?
Depende muito de onde você está atuando. Quando você atua no pronto-atendimento, em Franca, por exemplo, a média do que a gente atende nessa época de pandemia, contando em plantão de 6 horas, eu e mais um colega ou dois, seria de mais ou menos 50 pacientes. Jogando isso para um plantão de 12 horas, já dá quase 80-100 pacientes. É muita gente, né? Agora, pensando aqui (São Sebastião do Paraíso), em que atuo mais na enfermaria, os pacientes estão internados, pacientes em CTI. A gente tem, atualmente, uma média de 28 a 30 pacientes internados, suspeitos e confirmados; e o CTI com internação sempre mantendo em torno de 12 a 15 pacientes internados. Então, são contextos diferentes: um como o pronto-atendimento, outro como os pacientes internados.
Como são realizados o preparo e o cuidado para atender aos pacientes com coronavírus?
É um protocolo de atendimento. Todo profissional de saúde tem que usar o equipamento de proteção individual. Inclusive, todo profissional de saúde que está atuando contra a Covid tem um tempo estabelecido para se preparar, ou seja, em uma situação normal – vamos colocar o exemplo de uma emergência, em que o paciente se encontra em uma emergência –, a gente iria na hora já para fazer o atendimento; no máximo, colocar uma máscara, uma luva. Na Covid, a gente leva em torno de quase 5 minutos para se paramentar. E o que seria a paramentação? A gente coloca aquele pijama cirúrgico, a equipe inteira tem que colocar; colocar um sapato fechado, prender o cabelo, colocar um gorro, colocar a máscara N95, a máscara cirúrgica em cima, colocar um capote – aquela roupa que a gente veste, de manga comprida –, outro capote em cima, de duas a três luvas, propé – que a gente coloca no pé –, os óculos e a face shield – aquela máscara facial. Leva em torno de uns 5 a 10 minutos para fazer tudo isso. Esse é o preparo, o ritual. Tem que se preparar para entrar da mesma forma que tem que tomar muito cuidado na hora de retirar esses equipamentos, porque o mínimo descuido, principalmente na ordem de como vai retirar, você pode se contaminar. Então, tem todo o passo a passo, tanto para colocar quanto para retirar. E, para cada paciente que atende, a gente tem que trocar toda a paramentação. Eu falo que é um ritual mesmo [risos]. O protocolo é um ritual.
E vocês tiveram treinamentos ou reuniões, por exemplo, especificamente sobre a Covid-19 para tratar desses assuntos?
Sim. Todo hospital tem a Comissão (de Controle) de Infecção Hospitalar, que é a CCIH, e toda equipe da CCIH treina, tanto aqui (São Sebastião do Paraíso) quanto em Franca, no hospital. Eles fazem treinamento para ensinar a paramentar e para desparamentar, explicar todos os cuidados em relação à higiene das mãos, os banhos, porque, toda vez que a gente tira toda essa paramentação, a gente tem que tomar um banho. Isso também é protocolo. Então, tem treinamento para isso, da mesma forma que, falando de atendimento mesmo, como uma parada cardíaca, uma intubação. Tudo isso também tem protocolo, também teve treinamento. Tem treinamentos praticamente semanais que a gente faz, que é para todo mundo aprender e não perder nenhum passo, não errar para não ter risco de se contaminar.
Além do preparo profissional, houve mudanças na estrutura física dos hospitais?
Tiveram. Vou falar daqui, principalmente. Aqui (Santa Casa de Misericórdia) é um hospital que recebe uma região de mais ou menos 100 hospitais. Da mesma forma que Franca. Geralmente, todo hospital público de uma cidade maior recebe os pacientes das cidades vizinhas. Então aqui, quando começou a pandemia, o hospital foi todo reestruturado. Tiveram algumas mudanças do funcionamento normal. Por exemplo: os ambulatórios de todas as áreas foram suspensos, justamente para evitar aglomeração, evitar que pessoas saudáveis fossem até o hospital e tivessem risco de se contaminar. A gente teve que criar toda a estrutura de um novo CTI: além do CTI adulto, além do cardiológico, a gente criou o CTI de Covid. Tiveram que ser remanejadas as alas de internação também. Então, atualmente, a gente tem duas alas de internação, que é para Covid: uma área fica mais para convênio, outra área que é SUS. Tudo isso é avaliado e reavaliado semanalmente. O hospital, desde o início, já passou por várias mudanças. Quando lota, tem que abrir outra ala, tem que fazer todo esse remanejamento dos pacientes.
Nos hospitais, como os pacientes internados se sentem no combate ao coronavírus?
É muito difícil. Todo paciente que interna não pode ficar com acompanhante. Numa ala de enfermaria, o paciente mais novo, que está estável, lúcido e orientado, geralmente fica com o celular. Consegue ter contato com a família, fazer chamada de vídeo – ele por ele mesmo –, ligar, mandar mensagem. Agora, quando o paciente é mais idoso, às vezes é um pouco mais debilitado, ou, então, um paciente novo que está mais debilitado não consegue ter esse acesso. Eu, que acompanho paciente de ala comum também, com outras doenças, que ficam com acompanhante, e os pacientes que ficam internados na enfermaria de Covid, sem acompanhante, consigo ver que é um sofrimento muito grande, tanto por parte deles quanto por parte das famílias. Ficam muito angustiadas, querendo saber notícia, praticamente ligam todos os dias. Mesmo a gente fazendo, todos os dias, um boletim sobre o estado de saúde da pessoa, que é passado para elas, é uma angústia muito grande. O que a gente faz para tentar amenizar um pouquinho é fazer vídeo-chamada com o paciente. Só que muitas vezes o paciente mais idoso, por exemplo, está muito debilitado. Está com máscara de oxigênio, com sonda no nariz para alimentação. Não tem condições de conversar ou, então, muitas vezes, ele já não conversava, já era um paciente mais grave. É um sofrimento muito grande. Tanto que a gente vê que quando um paciente com suspeita às vezes recebe um resultado negativo, que a gente retira ele do isolamento e vai pra ala comum, e aí sim o familiar começa a acompanhar, a gente percebe uma melhora gigantesca, é uma melhora muito significativa, pensando sobre o lado emocional. Até porque, também, outra coisa que dificulta muito é que o cuidado com a psicóloga, que é praticamente uma rotina aqui no hospital. Dentro da enfermaria Covid, não tem essa possibilidade, porque a gente evita ao máximo a contaminação dos outros profissionais também. Então, é uma situação muito difícil, é muito angustiante. A gente sabe que é angustiante para o paciente, porque ele não sabe quanto tempo vai ficar lá, não conhece a doença. E é angustiante para nós, porque a gente também não sabe quanto tempo ele vai ficar lá e também não conhece a doença, porque é uma doença nova.

Já houve momentos nos quais você se surpreendeu ou se emocionou com as histórias de vida que os pacientes trazem consigo nos hospitais?
Muito, muito mesmo. É praticamente diário. Quando a gente ouve a pessoa que está do outro lado é que surpreende muito. É aquilo que eu falei: muitas vezes, a gente tem um pré-julgamento sobre aquela pessoa. Mesmo não podendo, muitas vezes tem. E quando começa a conversar, a gente se surpreende mesmo com a história de vida. Eu tive um caso recente, que inclusive fiquei muito emocionada. O paciente até faleceu, mas era um paciente novo, 32 anos, chegou no plantão muito grave, com insuficiência respiratória. E ele, com 32 anos, começou a me contar da vida dele. Falou que era pedreiro, que tinha esposa, tinha três filhos. Era muito forte, fazia fisiculturismo. Só que ele descobriu um problema no coração e teve que parar de fazer isso que ele gosta, teve que parar de trabalhar, aposentar. Só que estava muito grave, e eu acho que ele não tinha noção da gravidade em que se encontrava na hora que o recebi. E foi um paciente que, infelizmente, tive que mandar para o CTI. Infelizmente, ele não evoluiu bem, teve que ser intubado, teve parada cardíaca e faleceu, na mesma noite que o recebi. E, com ele, eu fiquei muito emocionada. Eu sabia que estava grave, mas é aquele tipo de paciente que a gente reza, reza e reza para não acontecer o pior, e, infelizmente, aconteceu. Tem algumas coisas que deixam a gente muito chateada. E também foram outros, não só falando de Covid. Todo paciente tem uma história. Se a gente parar para ouvir essa história, se surpreende muito. E uma coisa que é muito bacana é que eu atendo paciente muito pobre, que não tem dinheiro mesmo, morador de rua. E atendo paciente que tem muito dinheiro. E daí a gente percebe que, quando a pessoa está doente, o dinheiro não faz diferença nenhuma. A gravidade de um quadro é a mesma, a evolução é a mesma. A equipe que cuida quer o bem da pessoa da mesma forma, seja ela rica, seja ela pobre. A gente percebe que os valores não são só dinheiro. Isso fica muito claro. Então, se parar para ouvir, a gente descobre muita história bacana, muita história de vida boa, aprende muito também, né? O paciente é o melhor livro que existe. O melhor livro que existe é ele. Nenhum livro substitui o contato do médico ou qualquer outro profissional da saúde com o paciente.
Ao chegar em casa, qual é a sua rotina para evitar possíveis contaminações?
É o ritual do protocolo Covid. Na verdade, tomo um banho no hospital, chego, entro no carro, passo álcool em tudo – dentro do carro, chave, o que tenho contato –, entro em casa, tiro o sapato, tiro toda a roupa contaminada na porta, jogo álcool em tudo – chave, celular, o que eu tive contato nesse meio-tempo entre o hospital e a casa –, vou direto para outro banho e, aí sim, coloco uma roupa para ficar à vontade em casa. Em época de pandemia, a gente tem que considerar que tudo está contaminado. Por isso que eu acho muito bacana essa medida de segurança que os hospitais têm adotado, que é não ficar com a sua roupa dentro do hospital. Você chega e troca de roupa para fazer os atendimentos, porque, com isso, preserva sua roupa limpa para chegar em casa até mais tranquilo. Mas, em época de pandemia, a gente tem que ter todo o cuidado. Todo cuidado é pouco.
Quando vem para Franca, quais procedimentos você toma quando está perto da família?
O que a gente está fazendo é tentando manter um distanciamento, mas, como não tem jeito de eu ficar em outro lugar, não ficar em casa, que seria o ideal, é evitar contato, seguir como se fosse uma rotina de um paciente em isolamento. Em alguns momentos, tive que usar máscara, quando houve contato mais próximo. Mas é basicamente ficar isolado, chegar do hospital e também tomar esses mesmos cuidados, evitar contato físico.
Você acredita que a Covid-19 trará mudanças de comportamento das pessoas em relação à saúde?
No início, pensava que sim. Eu falava “nossa, agora esse ano vai mostrar, vai ensinar muita gente a ter cuidado, tanto o cuidado pessoal quanto respeito ao próximo. Eu chamo de responsabilidade social. Foi o que eu pensei logo no início, quando começou, porque vi que muitas pessoas, praticamente a maioria, estavam se adaptando mesmo, né? Seguindo todas as orientações do governo de ficar em casa, usar máscara, passar álcool, lavar as mãos. Mas, ao longo de todo esse tempo de isolamento social, vi que… Eu entendo o lado das pessoas. É impossível você ficar isolado por tanto tempo, né? Já são meses de pandemia. Eu falo assim: o ser humano não nasceu para ficar sozinho. É praticamente impossível. A gente precisa se relacionar. Mas fui percebendo e acredito que terão [mudanças] sim, vai melhorar um pouco sim essa questão de responsabilidade social. Porém, acho que é uma coisa que tem que ser muito trabalhada ainda é essa questão de comportamento. Não acho que vai ser uma mudança de uma hora para outra. Não acho que a pandemia vai revolucionar toda essa questão de respeito com o próximo. A gente vê que muitas pessoas, infelizmente, ainda desrespeitam, porque o cuidado de usar uma máscara, por exemplo, não é você pensar em você, é você pensar no outro, principalmente porque existem muitas pessoas que estão contaminadas e que não têm sintomas. A partir do momento em que você começa a não pensar só em si, mas no outro, isso é uma responsabilidade social. Você está sendo altruísta ao invés de ser egoísta. Então, acho que não vai ser uma mudança radical. Acho que a gente ainda tem muito o que aprender, mas espero que, realmente, muitas pessoas tirem uma lição de tudo isso. Pelo menos de ter esse cuidado, de pensar no próximo. Literalmente pensar no próximo, porque, muitas vezes, a gente quer muito fazer uma coisa e deixa de fazer não pensando na gente. Para uma pessoa nova, uma pessoa jovem, o risco dela se contaminar e de ser um quadro grave é baixo. Mas e se ela tem contato com uma pessoa idosa? Pode passar para aquela pessoa idosa que, infelizmente, não vai ter o mesmo desfecho. Então, não acho que teve uma mudança tão importante. Acho que é uma coisa que ainda vai ser muito trabalhada ao longo do tempo.
Na sua opinião, quais orientações devem ser repensadas para conscientizar as pessoas durante esse período?
Em época de pandemia, quais são as orientações básicas? Primeira coisa: usar a máscara. Porque não é uma proteção [ênfase] sua, é uma proteção sua e do próximo. Então, máscara é o principal. Em relação a isolamento social, o que que seria esse isolamento? Claro que, em algumas cidades, o número de casos vem diminuindo e os lugares começam a abrir, né? Não é que está proibido frequentar esses lugares, mas é você ter a consciência de que, se for sair, evitar ficar encontrando pessoas que não são do seu círculo de amizades. Se a cidade permitir, estiverem liberados alguns bares, alguns lugares, frequente, mas tomando todo o cuidado. Vá de máscara, só tire quando for comer. Se você está com sintomas, espirrando, tossindo, não saia de casa. A gente vê muitas pessoas que são sintomáticas, que são [ênfase] positivas, saindo de casa. Vão no mercado, vão na padaria, vão na farmácia. Tudo isso é responsabilidade social mesmo. Então, principalmente, é você pensar no próximo. Pensar “o que eu gostaria que fizessem por mim? É isso o que eu vou fazer pelo outro também”.
Como profissional e como uma possível paciente, porque você também corre muito risco, quando vê alguém sem máscara, tem alguma diferença nessas duas visões, você como médica e como possível paciente?
Na verdade, a visão é a mesma. [Pensativa] Como que eu falo? Quando a gente olha uma pessoa – não é nem um paciente, uma pessoa – na rua, sem a máscara, a sensação que dá é “bom, em primeiro lugar, ela não pensa nela mesma”. Em segundo lugar, “ela não está pensando no próximo”, seja eu o próximo, seja qualquer outra pessoa. É um sentimento de descuido, de egoísmo. E como profissional, graças a Deus, dentro do hospital, por ter protocolo, é diferente na rua, se você está numa padaria, numa farmácia. Dentro do hospital, é um protocolo. A gente tem autonomia de chegar para aquela pessoa e exigir que ela use aquela máscara. Inclusive, como é época de pandemia, a gente pode recusar o atendimento. É direito do médico, do enfermeiro, de toda a equipe. Recusar a fazer um atendimento se a pessoa não estiver seguindo as normas do hospital. Então, como profissional dentro de um hospital, tenho autonomia para pedir para que aquela pessoa coloque a máscara, respeite as regras, ou que ela se retire do hospital. Agora, na rua, não tenho essa autonomia de chegar numa pessoa e exigir que ela use uma máscara. Porém, como profissional, eu tenho a responsabilidade social de fazer esse tipo orientação.
No hospital, você já viu algo assim acontecer? Já presenciou alguém que estava sem a máscara e recebeu alguma orientação?
Sim, já vi muito. Inclusive, quando eu estava no posto de saúde, já aconteceu de uma paciente chegar para ser atendida e estar sem máscara, e, quando a gente solicitou que colocasse, ela se recusou. Então, por segurança minha e de toda a equipe, nós nos recusamos a atendê-la e ela foi embora. É regra: regra é regra e não tem exceção, principalmente em época de pandemia. As regras são muito rígidas. Todas as pessoas que transitam no hospital têm que ter máscara. Dentro de hospital, tem muitas regras, até mesmo, por exemplo, em um refeitório, que tem o distanciamento. Não pode sentar próximo a outras pessoas como acontece em uma época normal. Você evita aglomeração. Em questão de acompanhante, mesmo nas alas comuns, de outras doenças, agora não existe mais aquela troca de acompanhante que poderia acontecer. É muito rígido. Idoso não pode mais acompanhar outra pessoa, porque o risco é muito grande. Gestantes tiveram que ser afastadas. Pessoas idosas foram afastadas do trabalho para evitar contaminação. Então, é regra. Dentro do hospital, existe regra e existe protocolo. Fora do hospital, é aquela orientação que a gente, como profissional de saúde, tem que fazer com outras pessoas.
Com qual olhar você gostaria de enxergar o futuro pós-pandemia?
Bom, [risada] o futuro pós-pandemia, né? Estou esperando ansiosamente por essa vacina, mas acredito que ainda vai demorar um tempo. Depende muito da cidade, da região do país. Em alguns lugares, os casos estão mais estáveis, já diminuiu muito a quantidade de casos. Então, conseguiram abrir um pouco mais a cidade, abrir o comércio, restaurantes, enfim. Mas o futuro pós-pandemia… Eu acho que a gente vai aprender muito com ela. Acho que mostrou para o Brasil que falta muita coisa, pensando no sistema de saúde, principalmente no sistema público de saúde. Tem muita coisa para melhorar ainda. O Brasil não é estruturado para atender pacientes graves. Isso, para mim, foi o principal: de faltar equipamento, de faltar medicação, de faltar instrumentos para alguns procedimentos que são necessários. A gente sabe que, infelizmente, muitas pessoas morrem, porque é uma doença séria, porém muitas pessoas morreram porque falta equipamento. Isso é uma verdade, é um fato. Para mim, o que mostrou foi isso. Espero que no futuro pós-pandemia, as autoridades do governo possam repensar melhor essa situação. E outra coisa que acho que é muito importante e a gente, desde agora, recebe muito feedback, é que as pessoas valorizarem mais os profissionais de saúde. Não só médico, porque médico, culturalmente, já tem um valor, mas, principalmente, a equipe da enfermagem, a equipe de fisioterapeutas, os seguranças, profissionais de limpeza… São pessoas que estão ali todos os dias. Muitas vezes, não estão nos holofotes, mas, sem elas, o hospital não funciona. Da mesma forma que um médico tem que se paramentar inteiro para atender um paciente, um profissional de limpeza tem que se paramentar inteiro e limpar todo aquele quarto ou ambiente para receber outro paciente. É puxado quanto. O cargo de um é puxado quanto o cargo de outro. Graças a Deus, a gente tem recebido [ênfase] muito feedback bom, de muitas famílias, mesmo as de pacientes que faleceram, infelizmente, de falar “vocês estão de parabéns, é um tipo de serviço que eu não me imagino fazendo; é muito difícil, agora estou enxergando o lado de vocês”. E assim, todo profissional que atua na linha de frente pensa em si mesmo – claro, toma cuidado por ele mesmo –, mas também pela família. Todo mundo tem uma família. Todo mundo tem medo de chegar em casa, contaminar o familiar e ser o responsável por um quadro grave de uma pessoa da família. Uma coisa que eu achei interessante, não só aqui, mas em algumas cidades do país, é que muitos hotéis e pousadas estão oferecendo, de graça, hospedagem para pessoas que atuam na linha de frente, justamente para evitar que elas voltem para casa e que possam contaminar os familiares. É uma forma muito bacana de ajudar, de valorizar quem está ali. Acho que tem muita coisa no futuro para a gente aprender, mas também entendo que é uma pandemia como muitas outras que já tiveram no Brasil e no mundo, e que vai passar. A vida vai voltar ao normal. [Sorriso] O que a gente não sabe ainda é o que é esse novo normal que vai ser a vida, mas acredito que, com isso, a gente vai aprender muito. Outra coisa, no futuro, que eu espero, é que tenha uma valorização, também, [ênfase] da ciência, [ênfase] da pesquisa. Tudo isso só serviu para mostrar o tanto que é importante você investir em pesquisa, em ciência, nas universidades públicas, porque, em uma crise dessas, são eles que estão trabalhando para descobrir, de fato, uma cura. Todos os outros profissionais estão trabalhando, fazendo o que podem, diante de uma doença que a gente ainda não conhece, que não tem tratamento. Mas os pesquisadores estão lá para achar a cura mesmo. Para definir o que é aquela doença e como vai ser curada. Então, eu acho que em muitas partes, em muitos âmbitos, terá uma valorização muito grande.
Em relação às suas experiências profissionais e o seu conhecimento de mundo, quais são as lições de vida que você aprendeu e levará consigo, daqui em diante, no ramo da medicina?
Olha, o que eu mais passo aqui, com os pacientes, é realmente compaixão, de você se colocar no lugar do outro. É muito difícil você entrar em um hospital, entrar em um quarto que tem um paciente grave e está sozinho, porque não pode ficar alguém e não tem a disponibilidade de ficar algum profissional da saúde o tempo todo com ele. É muito difícil. É angustiante. Então, o que a gente pensa é compaixão. Não só com o paciente, mas com a família. É muito difícil você lidar com o sofrimento dela, porque você tem que, o tempo todo, se colocar no lugar. Pensar “se fosse alguém da sua família, como você gostaria de receber uma notícia?”, “se fosse alguém da sua família, você iria querer saber o que que está acontecendo com aquele familiar seu?”. Porém, muitas vezes, aquela família que está ali querendo uma informação é leiga. A gente não pode simplesmente jogar uma informação. Esse contato é muito difícil, mas, da mesma forma que é muito gratificante, é maravilhoso você conseguir dar alta para um paciente. Você liberar o paciente para casa, com ele bem, [sorriso] ver os familiares todos ali, esperando-o chegar. É muito lindo. Você consegue ver aquele amor puro [sorriso]. É muito bonito. E também, em relação a quando uma pessoa morre. Seguindo o protocolo, que isso eu acho muito triste, quando uma pessoa morre como caso suspeito, infelizmente a família não pode fazer um velório. E somente uma pessoa pode entrar no quarto. Ela se paramenta inteira e tem direito a ver o seu familiar pela última vez. E é muito difícil. Nossa, isso eu acho muito difícil, né? A pessoa entrar, olhar e não pode tocar, não pode abraçar. E, dali, ela será colocada em um saco preto e levada direto para o enterro, sem velório, sem a chance da família se despedir. Então, todo mundo que entra, todo mundo que é internado, a gente nunca sabe se aquela pessoa vai sair. No momento da internação – quando a gente recebe o paciente em um plantão e ele está sendo levado para a internação –, é muito difícil você ver aquilo que pode ser um adeus da família com a pessoa. Isso é muito triste. Muitas vezes é uma pessoa nova, que chega bem, mas infelizmente morre. Eu falo assim: a gente nunca sabe quando vai ser o adeus. A gente tenta ao máximo preparar essa situação, mas infelizmente é muito incerto.